![]()
慶應医学の大きな特徴は、一般・消化器外科、放射線科や腫瘍センター、内視鏡センター、予防医療センター、免疫統括医療センターなど診療科間の垣根が低いことです。この特徴を最大限に活かし、診療科の枠を超えて各診療科が強固な協力体制のもと、がん、免疫難病、肝不全・肝移植、特殊内視鏡治療など大学病院特有の難治疾患を適切かつ迅速に診断・治療を進めてまいります。
消化器内視鏡
診療の特徴
- 各診療科の協力と連携(クラスターとして診療にあたります)
- 苦痛の少ない、やさしい内視鏡検査(鎮痛剤や鎮静剤を使用します)
- 最先端の機器を用いた内視鏡診断・治療(正確な診断と適切な治療を提供します)。
対象疾患
腫瘍性疾患
食道癌、胃癌、大腸癌、小腸腫瘍、中下咽頭腫瘍、膵臓癌、胆管癌、神経内分泌腫瘍、粘膜下腫瘍など
非腫瘍性疾患
逆流性食道炎、食道静脈瘤、胃・十二指腸潰瘍、憩室出血
炎症性腸疾患(潰瘍性大腸炎、クローン病など)、総胆管結石、胆管炎、胆嚢炎、膵被包化壊死など
その他
胃瘻造設、小児の消化管病変(全身麻酔下での内視鏡検査を当センターで施行)
検査実績
| 全数 | 上部 | <ESD | 下部 | ESD | EMR/ポリペク | 小腸内視鏡 | 胆道内視鏡 | 気管支鏡 |
|||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
|
| 食道 | 胃 | 十二 指腸 |
| 下部 | 下部 | バルーン | カプセル | ERCP | EUS | EUS-FNA |
|
|
2019年度 | 20674 | 12425 | 106 | 157 | 87 | 6213 | 116 | 1057/772 | 203 | 80 | 655 | 666 | 146 | 286 |
2020年度 | 15495 | 9174 | 90 | 123 | 93 | 4620 | 99 | 657/1018 | 159 | 44 | 459 | 488 | 82 | 147 |
2021年度 | 20149 | 11488 | 113 | 154 | 92 | 6427 | 139 | 590/2063 | 255 | 68 | 692 | 692 | 99 | 252 |
外来検査 上部・下部・胆道内視鏡検査を受けられる患者の方へ
(検査予約時に同様の内容を記載した説明文・同意書をお渡ししておりますので必ずご一読ください。)
1)内視鏡検査でおこりうる合併症
病理検査のため、組織を一部、採取する(生検)することがあります。止血されていることを確認して、検査を終了しますが、稀に、後から出血し、嘔気、吐血や便が黒くなることがあります。また高周波を用いて病変を切除した場合、切除部分に人工的な潰瘍ができます。治療方法により多少の頻度の差がありますが、潰瘍から出血や穿孔などの合併症をきたす場合があります。合併症が生じた場合は、直ちに最善の処置、治療を行います。万一、重篤な合併症の場合、集中治療や緊急手術などが必要になる場合もあります。
2)麻酔薬・鎮静薬を用いた内視鏡検査
内視鏡検査をできるだけ楽に受けて頂くために、検査・処置部位への局所麻酔や、鎮静薬(睡眠薬・麻酔薬・麻薬)の注射を行います。これらの薬の反応で、ふらつき、動悸、痙攣、痺れを起したり、目がチカチカしたりすること、注射薬剤が血管外に漏れ出し、皮膚を刺激することや、唾液が誤って気道に入ってしまい誤嚥性肺炎が起きることがあります。もし万一、起こった場合は、速やかに適切な処置をいたします。また、アレルギーショック薬剤に対する強いアレルギー反応(過敏症)や、深い鎮静状態になり舌が落ち込んだりすることがあります。
患者さんには、以下のことをお願いします。
- 薬のアレルギーや当日の体調に異常のある方は、必ず検査前にその旨を、医師や看護師にお申し出ください。
- 検査終了後は、目の焦点があわない、眠気を催すなどの症状が急に現れることもあります。外来での検査当日は事故を起こす可能性があるため、絶対に自動車、バイク、自転車等の運転はおやめください。
3)抗血栓薬の内服について
これまで抗血栓薬(バイアスピリン、ワーファリンなど)を内服されている患者さんには、内視鏡検査を受けられる際に、処方医と相談し、中止して検査・治療を受けられる場合と、内服継続したまま検査(観察)のみ受けられる場合がありました。しかし、血栓症が起こる危険性の高い患者様では、休薬により血栓塞栓症(脳梗塞や心筋梗塞など)が発生して、時に致命的となったり、重い後遺症を起こしたりする可能性があります。抗血栓薬を内服したまま、組織を採取したり、治療を行った場合の出血のリスクと、休薬した場合の血栓塞栓症のリスクを鑑み、当院では抗血栓薬を内服継続下したままでの検査・治療するための取り決めを、"抗血栓薬服用者に対する消化器内視鏡診療ガイドライン"を参考にして、下記のように変更致しました。
- 上部・下部消化器内視鏡検査において、アスピリンなど抗血栓薬1剤の場合は内服継続で、生検をすることがあります。
- 下部内視鏡検査において、アスピリンなど抗血栓薬1剤の場合は内服継続で、電気を用いたポリープの切除などをすることがあります。
内視鏡検査を受けられる患者様は、内服中の抗血栓薬の内容を確認し、処方医と内服薬の中止・継続・変更につき、よくご相談ください。
入院検査・治療 上部・下部・胆道内視鏡検査を受けられる患者の方へ
(1)内視鏡治療の適応と判断された消化管腫瘍などに対する治療
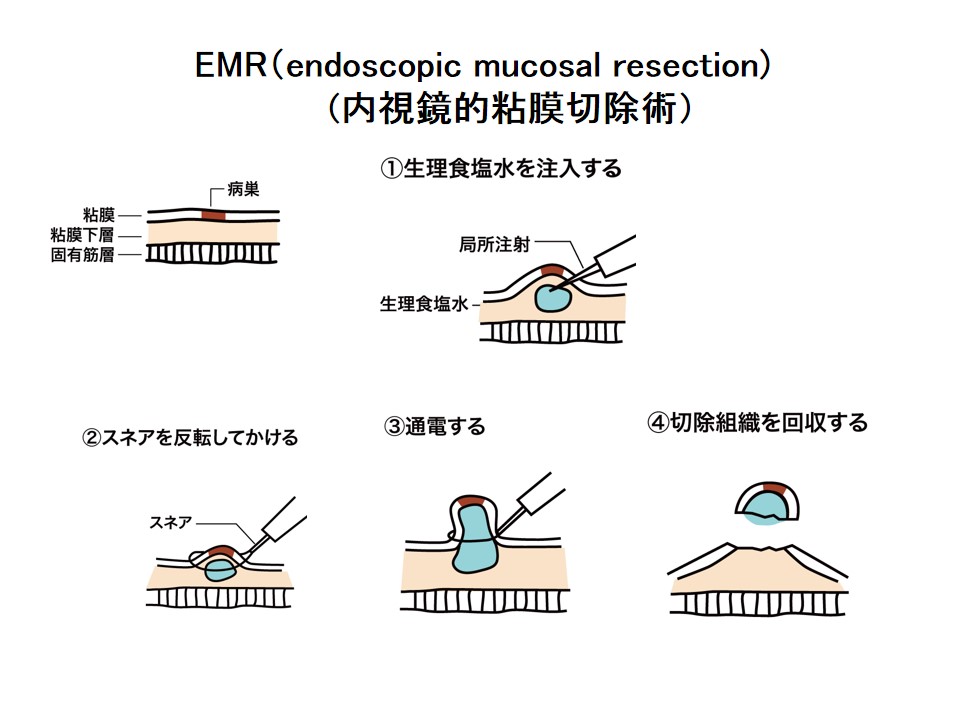
EMR (内視鏡的粘膜切除術)とESD(内視鏡的粘膜下層剥離術)
内視鏡治療の適応と判断された消化管腫瘍(早期食道癌、早期胃癌、胃腺腫、早期大腸癌、大腸腺腫)に対する治療としてEMR、ESDがあります。
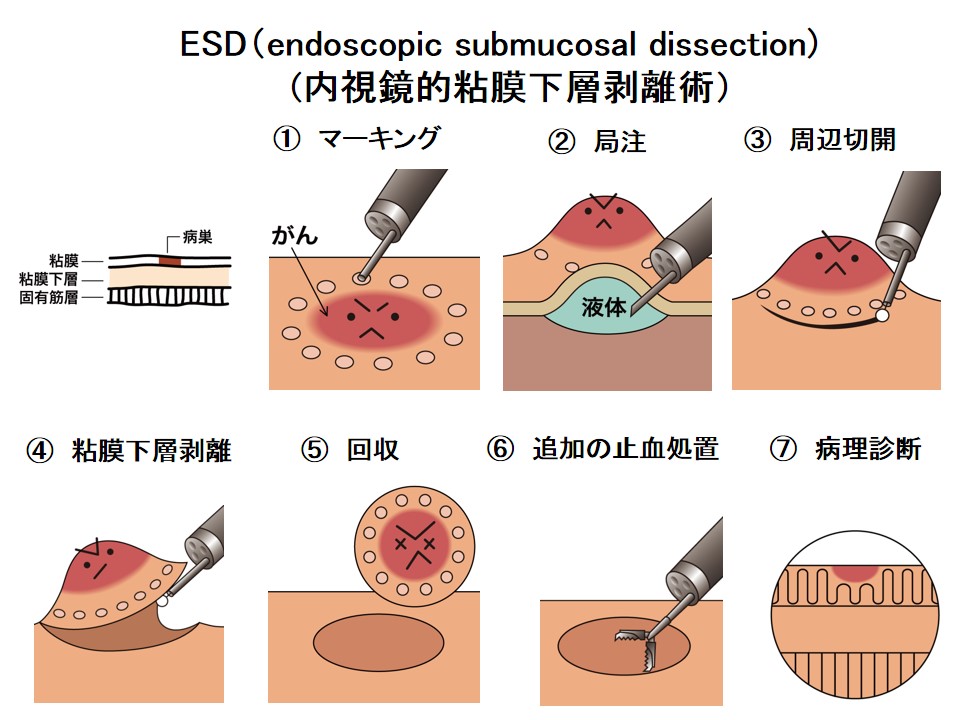
ESDは、EMRでは一括切除が困難な部位や大きさの腫瘍が適応とされますが、適応病変かどうかを確かめるために、NBIという特殊光や色素を用いた拡大内視鏡による術前の精密検査が必須です。治療時間が長く、出血や穿孔といった合併症がおこることがあります。広範囲の一括切除が可能となりましたが、食道などで亜全周性の切除となった場合は狭窄が出現しますので、ステロイドを粘膜下に局注したり、バルーンによる拡張術を予防的に行う必要があります。当院では、ESDの開発者の一人である腫瘍センターの矢作教授を中心として、この領域の疾患の診断・治療にあたり、さらなる向上に努めております。
※腫瘍センターでは、超難治例(穿孔のリスクが高い、長時間を要するなど)に対して、消化器外科のバックアップのもと、手術室で、全身麻酔下に、ESDを行っています。
パス入院
胃ESDでは、5泊6日 食道、十二指腸ESDでは5泊6日、大腸ESDでは4泊5日の入院(治療日の前日入院)が原則です。
(2)出血性胃潰瘍など(緊急時)
潰瘍底に露出血管を認めた場合、クリップで止血したり、薬剤の局所注入などを行って止血します。内視鏡的止血困難例に対しては、放射線診断科と協力して血管造影下の塞栓療法により止血しています。
(3)特殊内視鏡
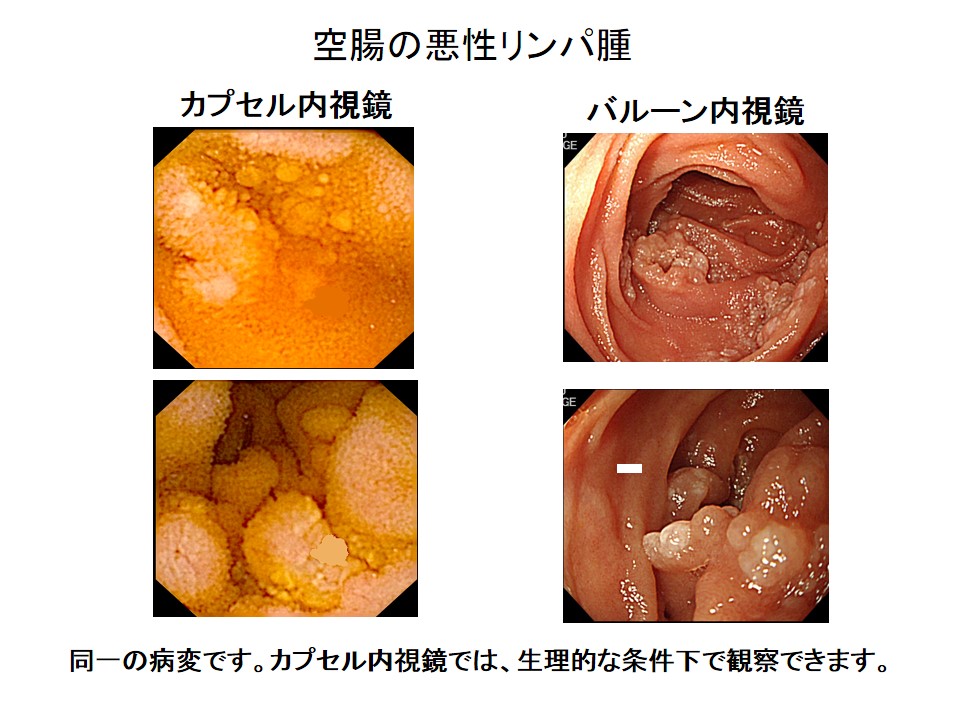
カプセル内視鏡

カプセル内視鏡は26x11㎜の大きさで、カプセルの先端にレンズがあり、毎秒2枚の割合で8時間分の撮影(約57000枚)が可能です。上部・下部消化管内視鏡を実施し、原因不明の消化管出血を伴う小腸疾患の診断などを目的に行います。検査は外来で可能で、特に前処置も必要ありません。本人負担は約3万円です。朝8時に来院して頂き、内視鏡室にて受信機器を体に装着し、カプセル内視鏡を飲んで頂きます。4時間後より軽食の摂取も可能で、夕方に再度来院して頂き、受信機器をはずします。カプセルは通常2、3日で便とともに排出されます。
ペースメーカー患者さんや嚥下障害患者さんは禁忌となります。腹腔内手術既往やクローン病の患者さんなど、狭窄が疑われる場合も以前は禁忌でしたが、パテンシーカプセルという自然崩壊するカプセルにより開通性を先に評価し、
開通性が確認されたのちにカプセル内視鏡検査を行えるようになりました。小腸疾患が既知又は疑われる患者さん全ての小腸検査において、カプセル内視鏡は保険適応となっています。大腸カプセル内視鏡検査も行っております。
バルーン内視鏡
バルーン内視鏡は、有効長2mの専用内視鏡、バルーン付きオーバーチューブ、バルーンの拡張・脱気用ポンプから構成されます。小腸疾患の部位により、経口的にも、経肛門的にも挿入でき、生検・内視鏡的止血術・内視鏡的拡張術・ポリープ切除などができます。観察の場合は、外来で行っていますが、上部・下部内視鏡検査よりも時間がかかり、検査後も回復室で十分休んで頂く必要があります。
内視鏡的逆行性胆管膵管造影(ERCP)、超音波内視鏡(EUS)
ERCP, EUSについては胆膵グループページ(https://www.keio-med.jp/gastro/patient/surgery04.html)を参照ください。